
Las gráficas nos orientan pero son los datos los que permiten hacer el diagnóstico de la prueba. Un espirómetro moderno puede dar cientos de datos. De ellos sólo nos interesan unos pocos. El resto mejor no mirarlos porque pueden confundir y dar una falsa idea de complejidad a la espirometría y su interpretación. Una recomendación que hacemos siempre es mirar la configuración de nuestro equipo y eliminar del informe todos los parámetros que no vamos a utilizar.
Pueden verse en la imagen varias columnas. La encabezada con PRE. son los datos del paciente, lo que ha soplado. La encabezada con REF. muestra los datos de las tablas de referencia poblacional con los que comparamos a nuestro paciente (Son los datos que obtendría una persona sin patología con la misma tipología del nuestro paciente, edad-sexo-talla). En (%) se calcula automáticamente el porcentaje obtenido por nuestro paciente respecto a la referencia poblacional. POST encabeza los datos de la prueba broncodilatadora de la que hablaremos en otra entrada.
La nomenclatura puede variar de un aparato a otro. Os mostramos los datos que usamos en nuestros espirómetros. Quizá pudiera simplificarse aún mas dejando sólo 4 parámetros que son los que vamos a comentar en esta entrada del blog. Además vamos a hablar de ellos en el orden que solemos analizarlos.
Tiempo total de espiración (FET100%)
Valorar el tiempo total de duración de la maniobra. El límite estándar es de 6 segundos. Los parámetros más influidos por el tiempo total de espiración son la capacidad vital forzada y aquellos que dependen de ella, como el FEV1/FVC. Duraciones inferiores a los 6 segundos deben hacernos dudar de la correcta realización de la maniobra. Si nos consta que la maniobra ha sido realizada correctamente, con el esfuerzo máximo, y la capacidad vital forzada es normal respecto a la referencia podremos valorar la maniobra con precaución haciendo más énfasis en los parámetros que no dependen del tiempo total, como el FEV1.
Indice FEV1/FVC
El siguiente paso es analizar éste parámetro. Una persona normal debe expulsar en el primer segundo de una espiración forzada más del 70 % del total de aire exhalado. Si expulsa menos de un 70 % diremos que el paciente tiene un patrón obstructivo. Debemos hacer el cálculo con los datos observados del propio paciente sin tener en cuenta los valores de referencia. El error más frecuente en relación con el índice FEV1/FVC es tener en cuenta esos valores de referencia. Otro error es graduar la obstrucción con este parámetro. Debemos analizarlo como una variable cualitativa, si es mayor del 70 % es normal, si es menor es obstructivo. Para graduar la obstrucción usamos otros datos.

Un error coloquial es hablar de índice de Tiffeneau para el FEV1/FVC. El índice de Tiffeneau relaciona el FEV1 con la capacidad vital “lenta”. La capacidad vital “lenta” es el volumen total espirado por el paciente partiendo de una inspiración máxima pero realizado de forma no forzada. Corresponde a la suma del volumen corriente (volumen que se moviliza en una respiración normal), el volumen de reserva inspiratorio (aire que se moviliza en una inspiración profunda) y el volumen de reserva espiratorio (aire movilizado con la espiración profunda). Por ello, aunque se habla de índice de Tiffeneau no es correcto pero está coloquialmente aceptado.
Capacidad vital forzada (FVC)
El siguiente punto a valorar es la capacidad vital forzada. Es el máximo volumen movilizado en una espiración forzada partiendo de una inspiración máxima. Este valor es normal si el paciente ha expulsado más del 80 % del valor poblacional de referencia. Si es menor del 80 % hablaremos de patrón restrictivo. Un patrón obstructivo puro no tiene afectada la capacidad vital forzada. Un patrón mixto tendrá alteración del índice FEV1/FVC y un descenso de FVC por debajo del 80 %.
Volumen espiratorio del primer segundo (FEV1)
Es el volumen máximo expulsado en el primer segundo de la espiración forzada. Se expresa en litros. Se considera normal si es mayor del 80 % del valor de la referencia poblacional con la que comparamos al paciente. El FEV1 sirve para graduar la obstrucción. Existen varias tablas de gradación de la gravedad. Os proponemos una.
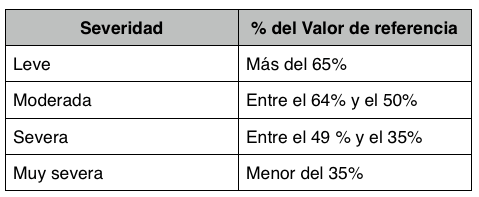
Otra aún más sencilla solo estable tres grados. Leve (60 a 80%), moderada (40 a 60%) y severa (menor del 40%)
La gravedad que calculamos aquí es la del parámetro espirométrico. Para graduar la gravedad del paciente este datos es sólo uno de los usados. Se añaden también datos clínicos como la severidad de la disnea, la frecuencia de agudizaciones, etc.

 28 enero, 2014
28 enero, 2014 






















Comentarios recientes