Mujer de 55 años con cuadro catarral prolongado y fumadora con IPA mayor de 30. Disnea de grandes esfuerzos, tos persistente que interfiere con su vida normal. Se indica espirometría.
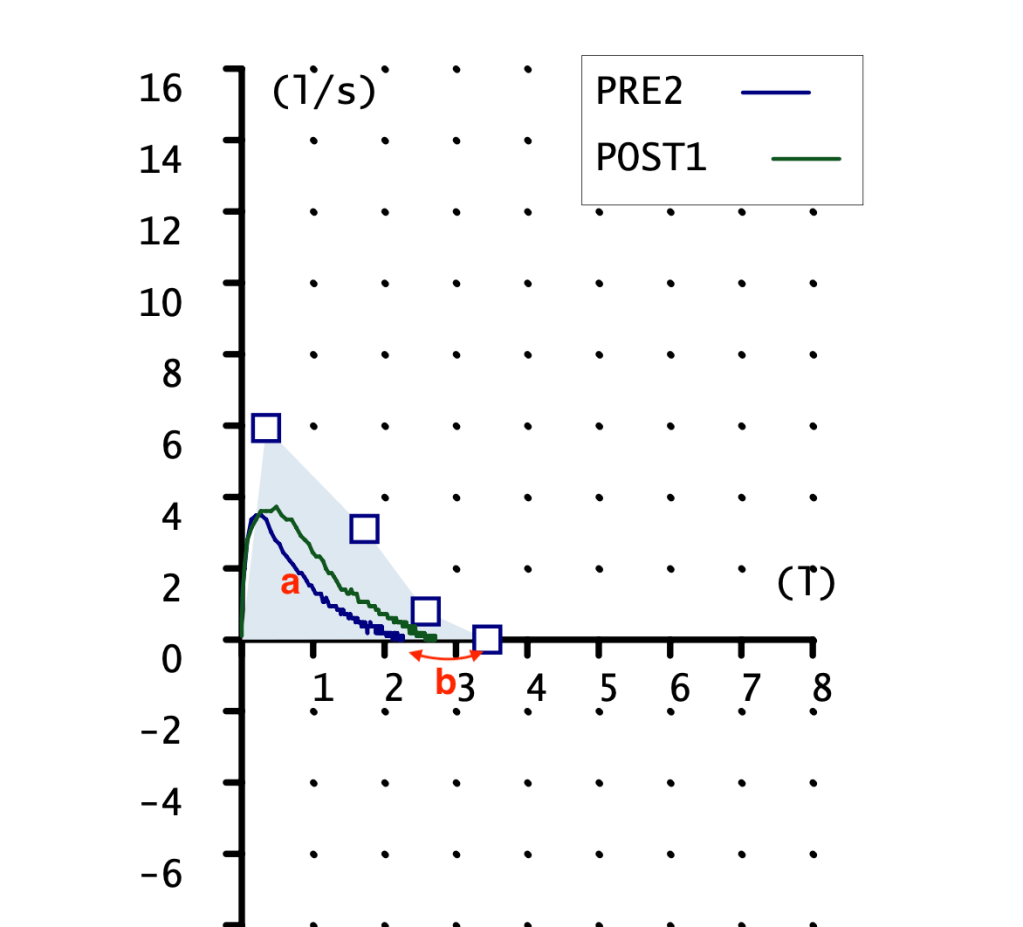
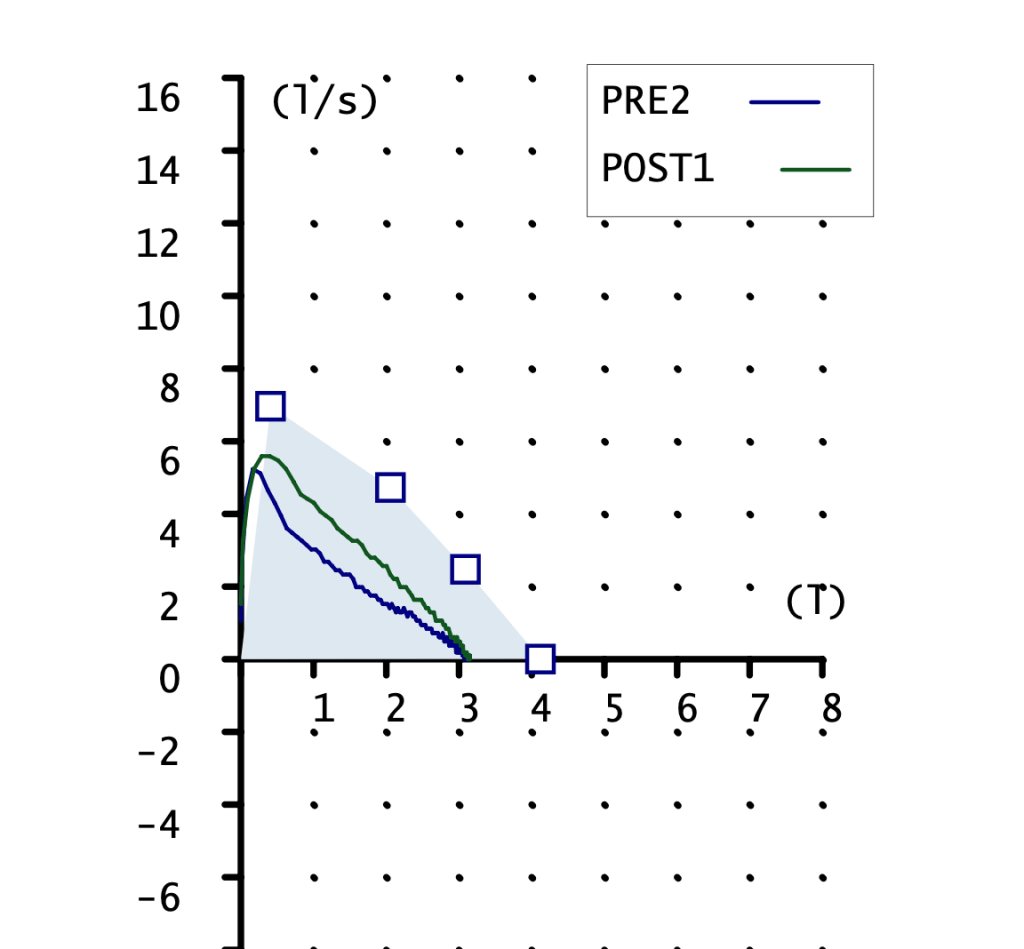
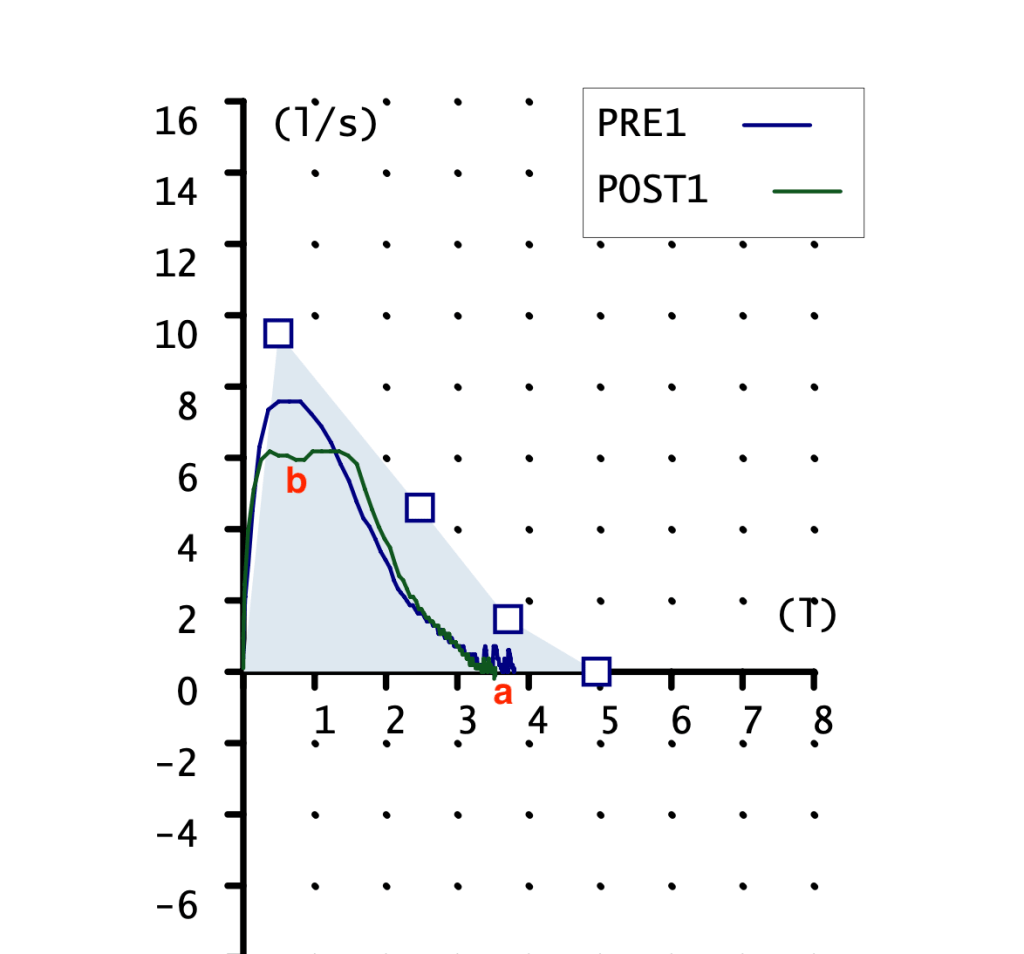
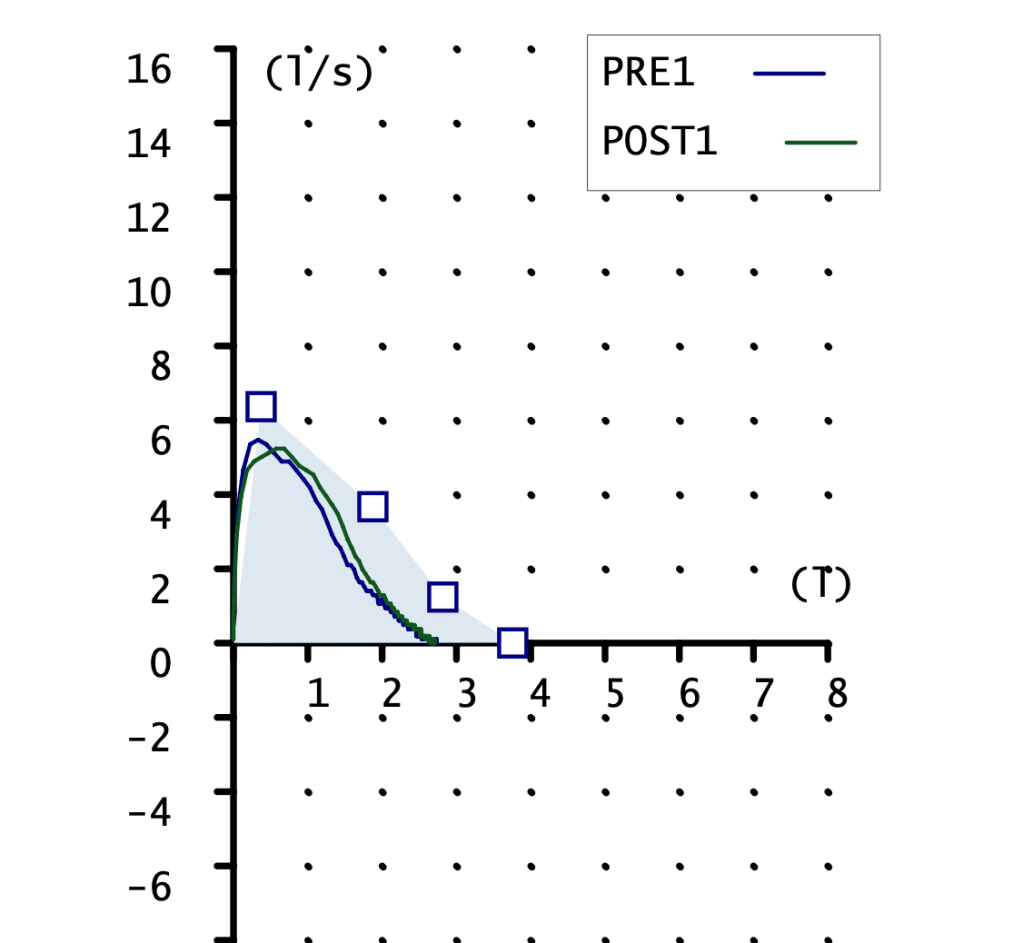
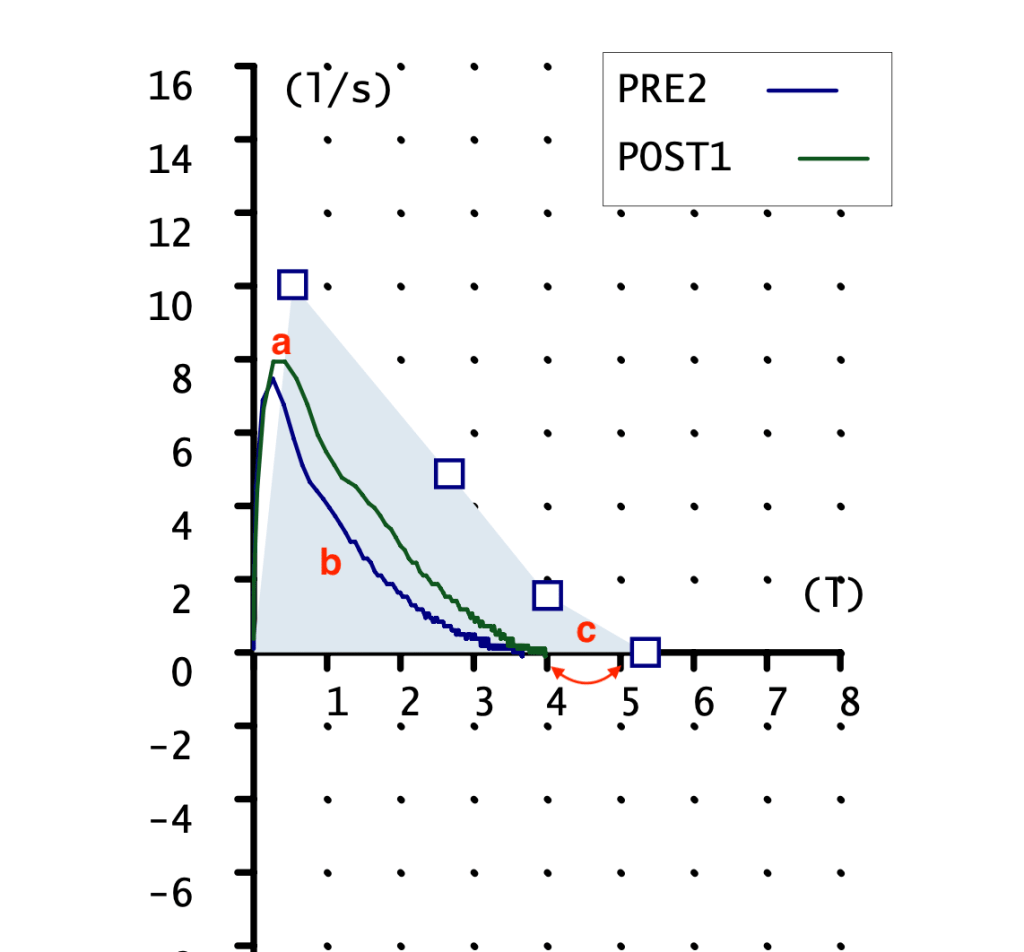
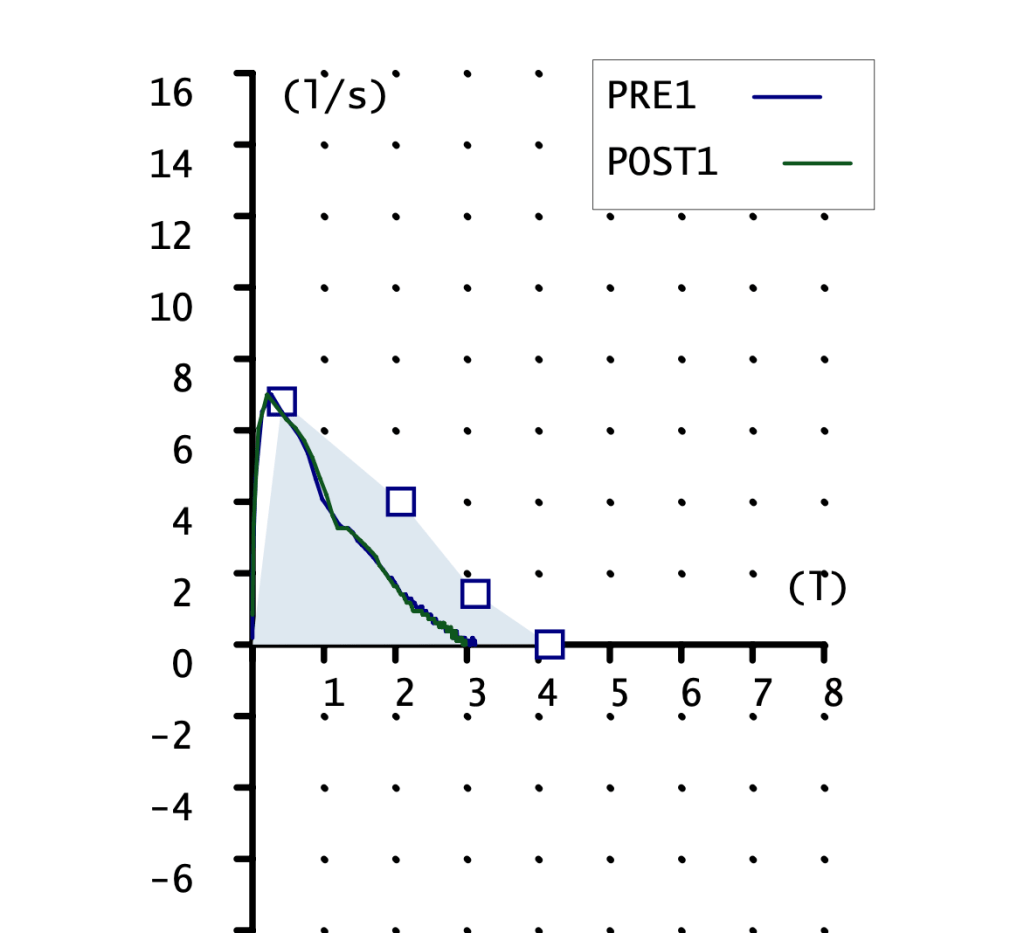
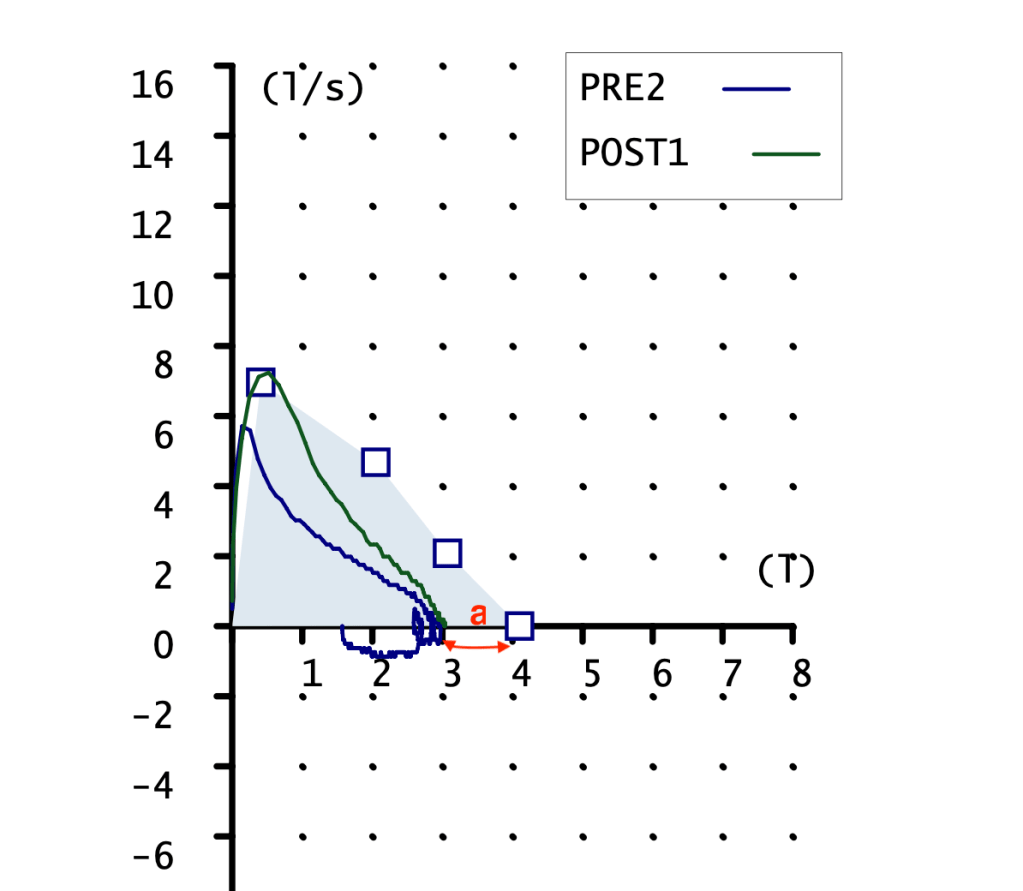
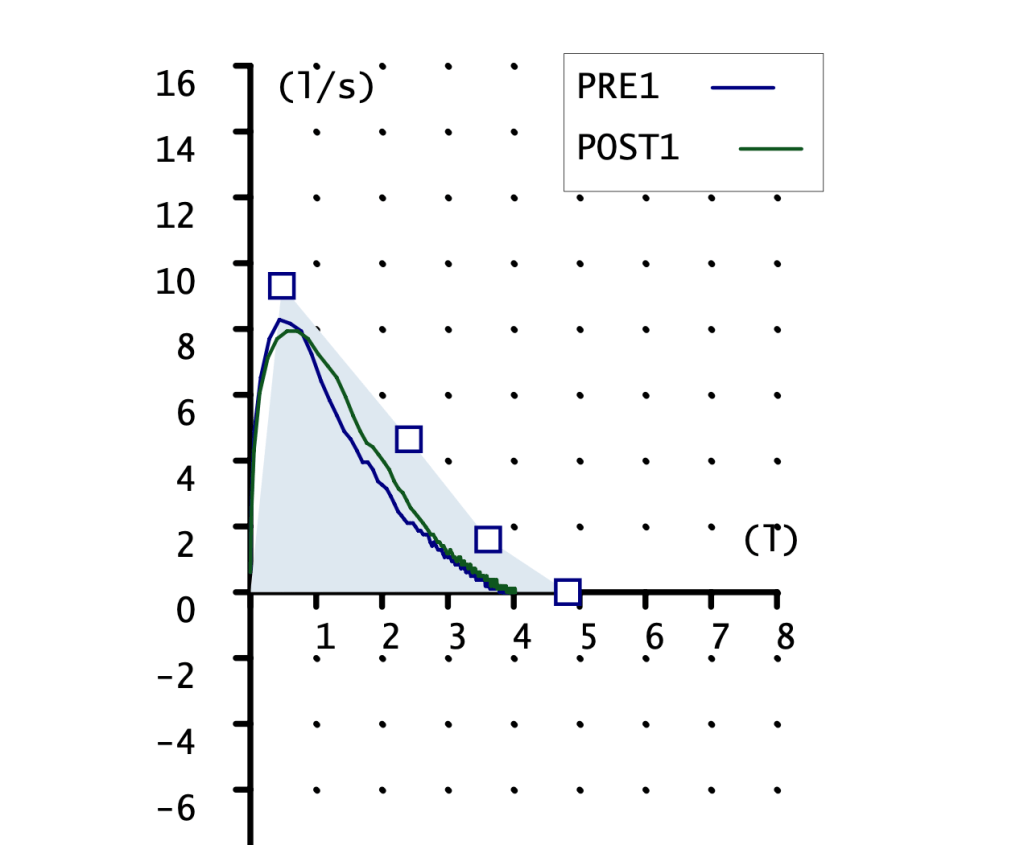
CURVA FLUJO-VOLUMEN

Ambas curvas son pequeñas, la pre con pico claro y la post sin el. FVC mostrado en la gráfica 2 litros con un teórico de 3 litros. Podemos apreciar la falta de pico en la maniobra POST, esto indica una técnica mejorable. Aunque reconozco que es la mejor maniobra post que conseguir obtener.
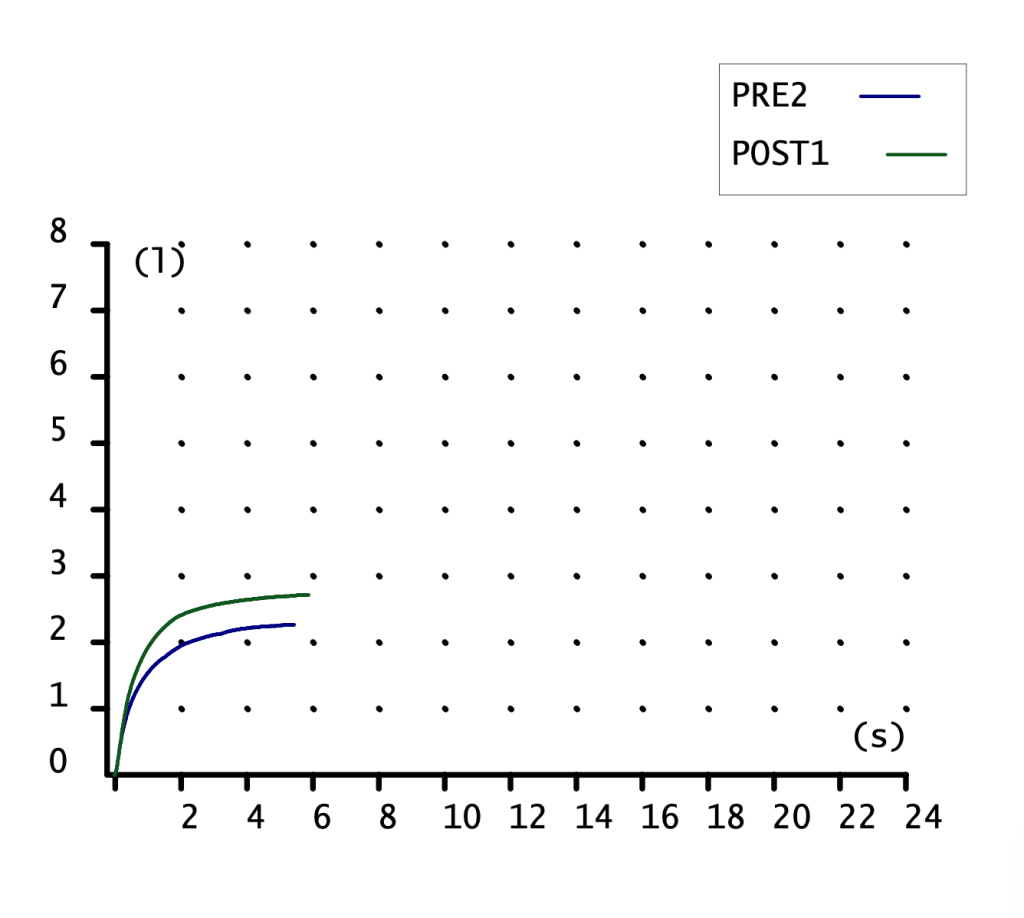
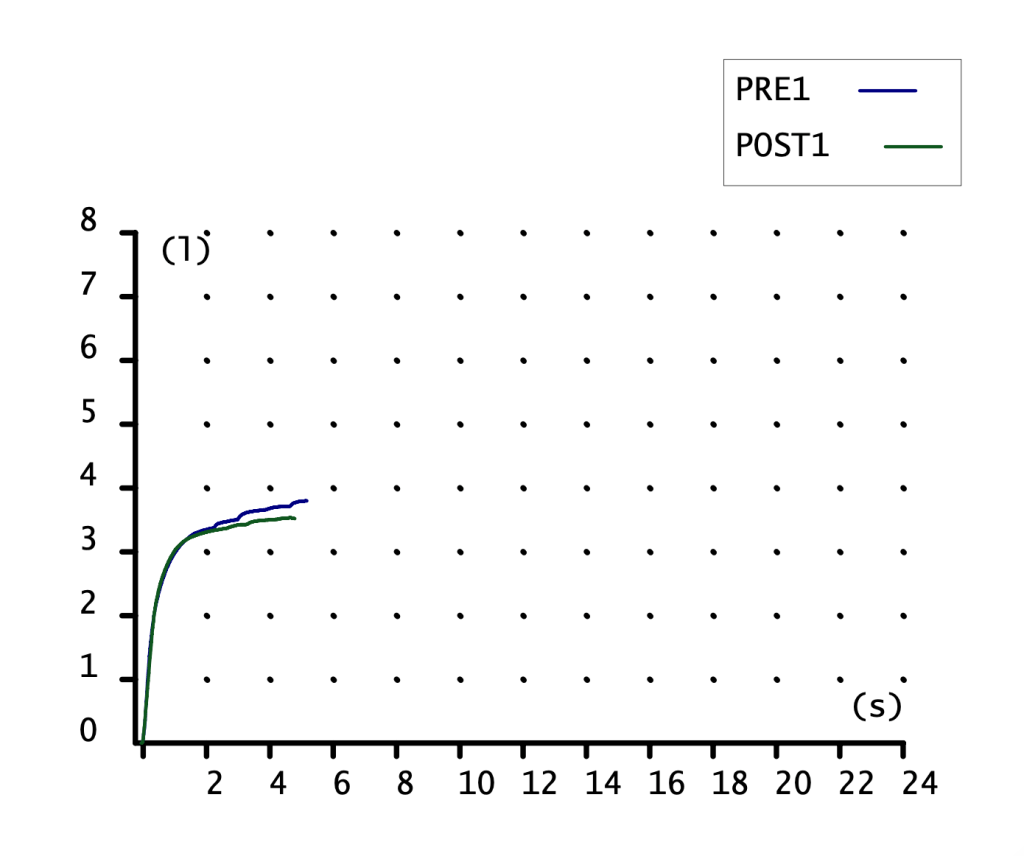
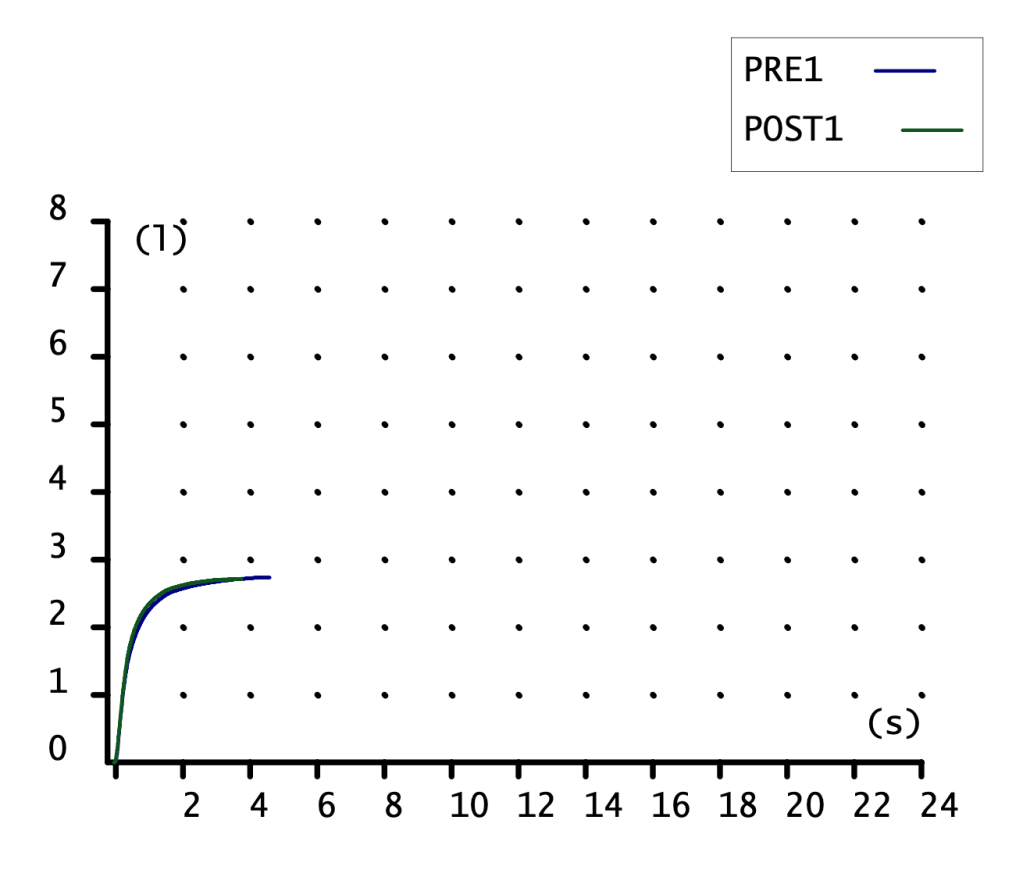
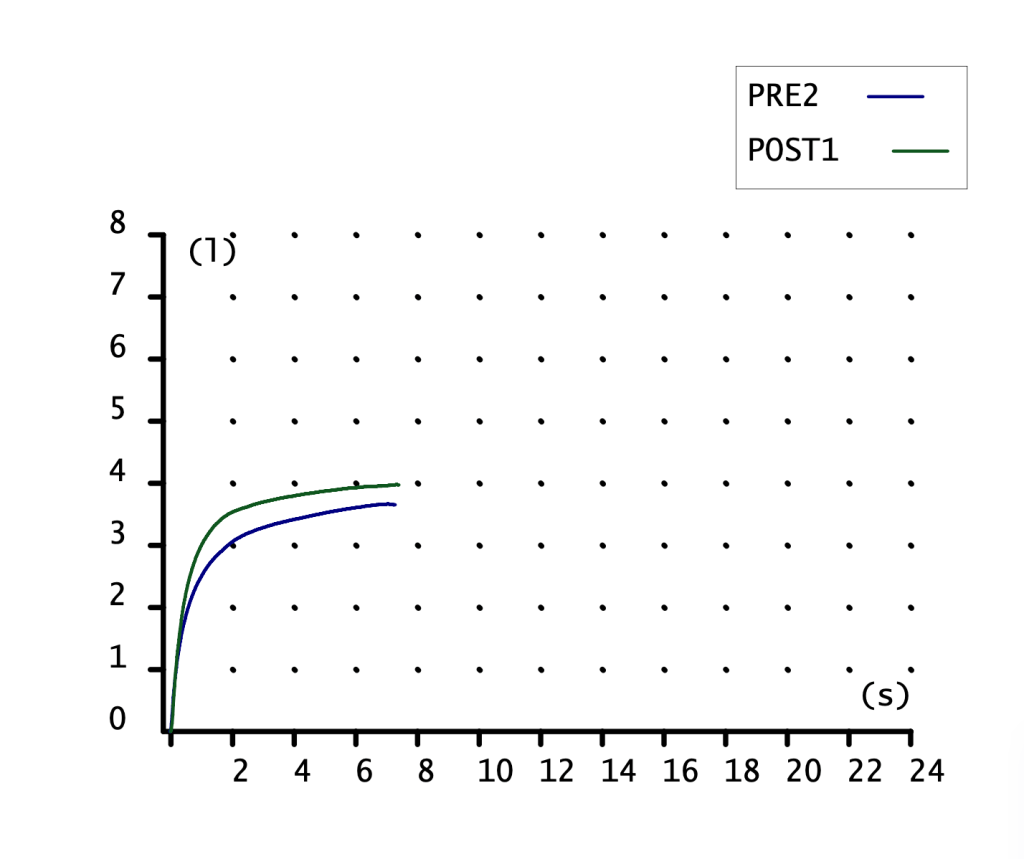
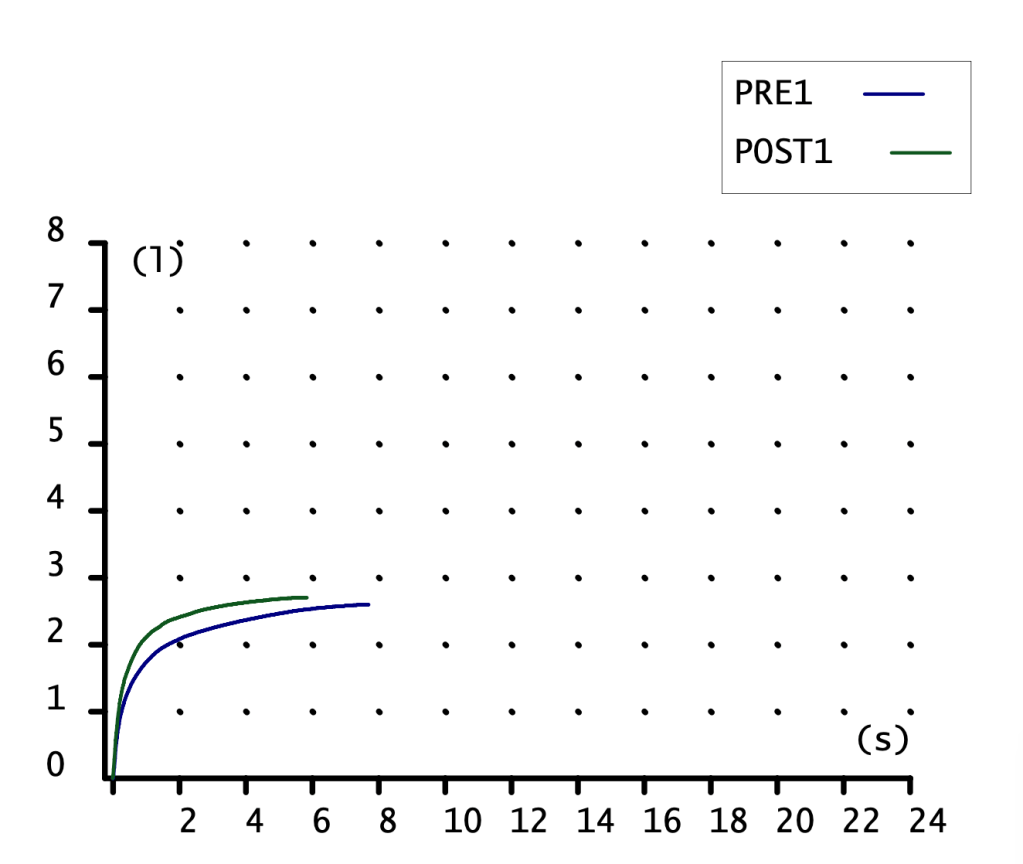
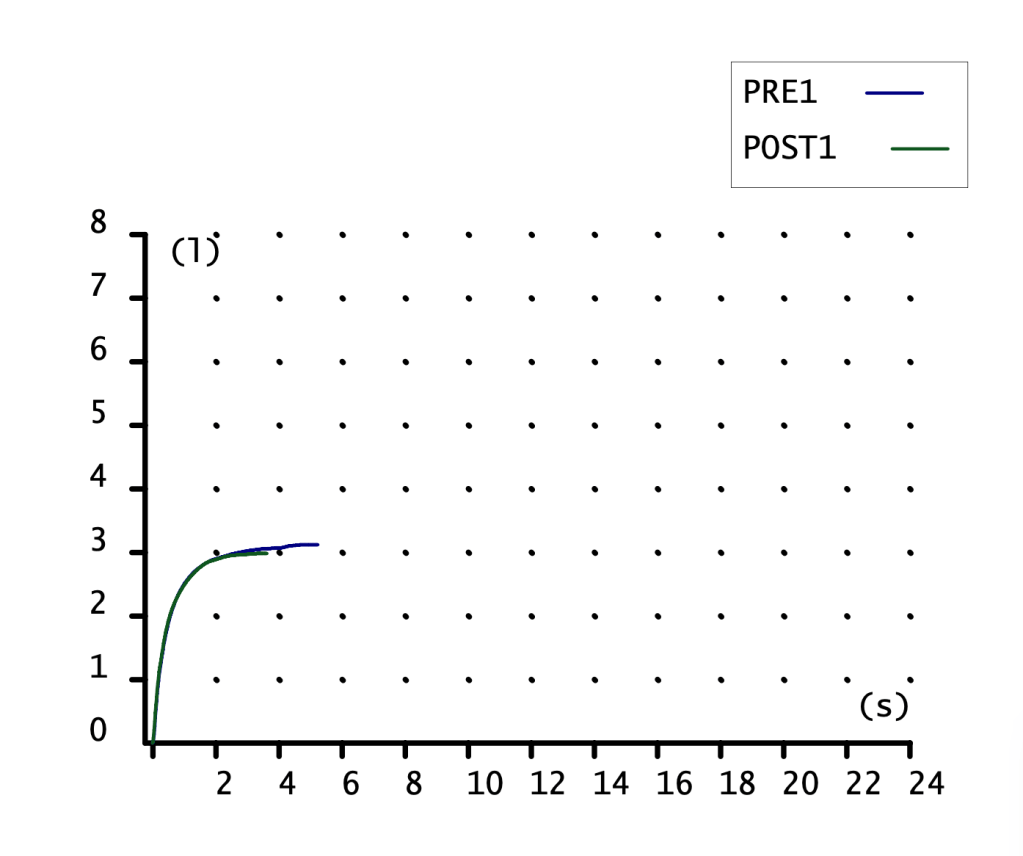
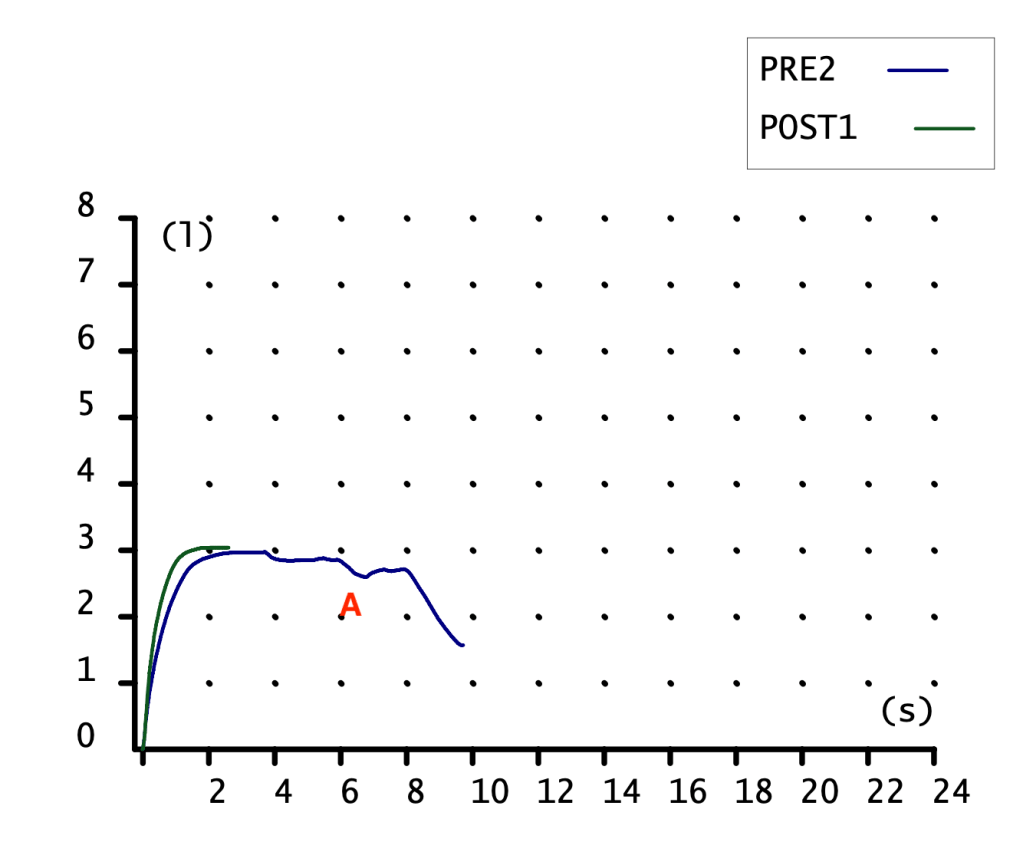
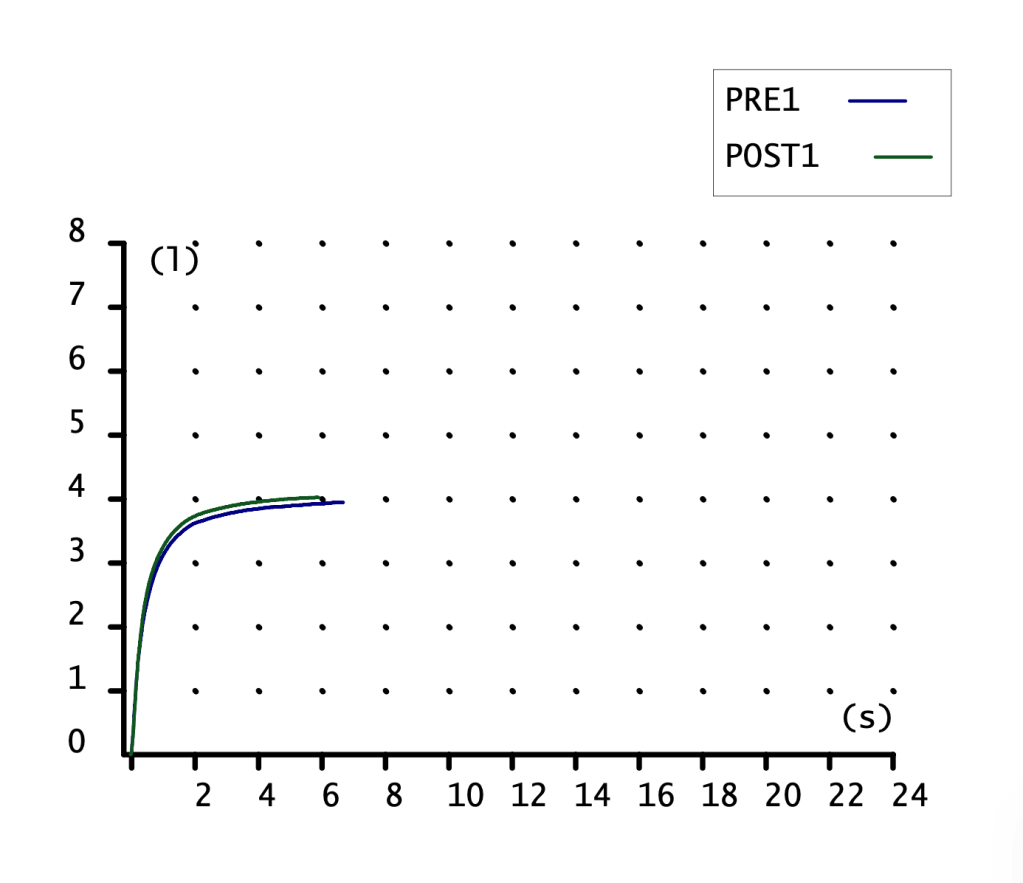
CURVA VOLUMEN-TIEMPO
Poca información nos proporciona. Curva de ascenso rápido con meseta, alcanzando más volumen (eje ordenadas) la maniobra POST1
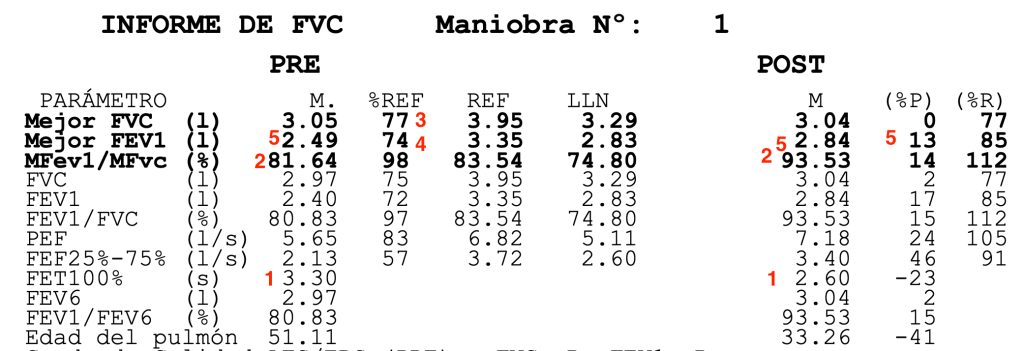
DATOS
Como siempre seguimos nuestro propio orden.
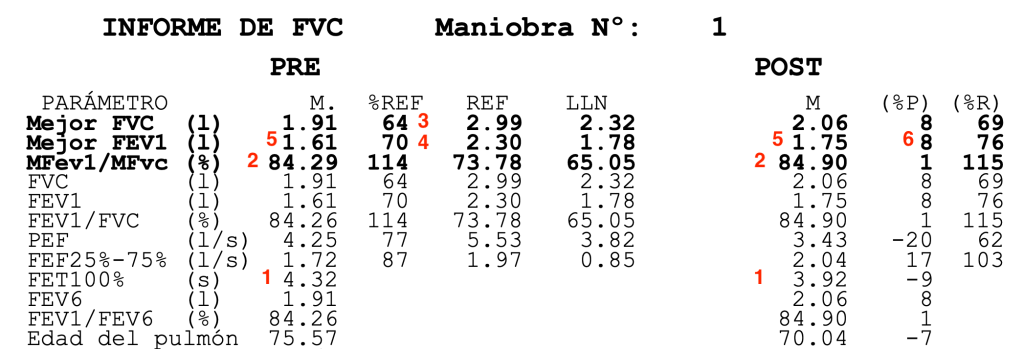
FET100%. TIEMPO DE ESPIRACIÓN TOTAL. (1) Son maniobras cortas. Debemos tener precaución en la interpretación.
INDICE FEV1/FVC. (2) Altos, por encima del 70%. A priori normal, no hay obstrucción.
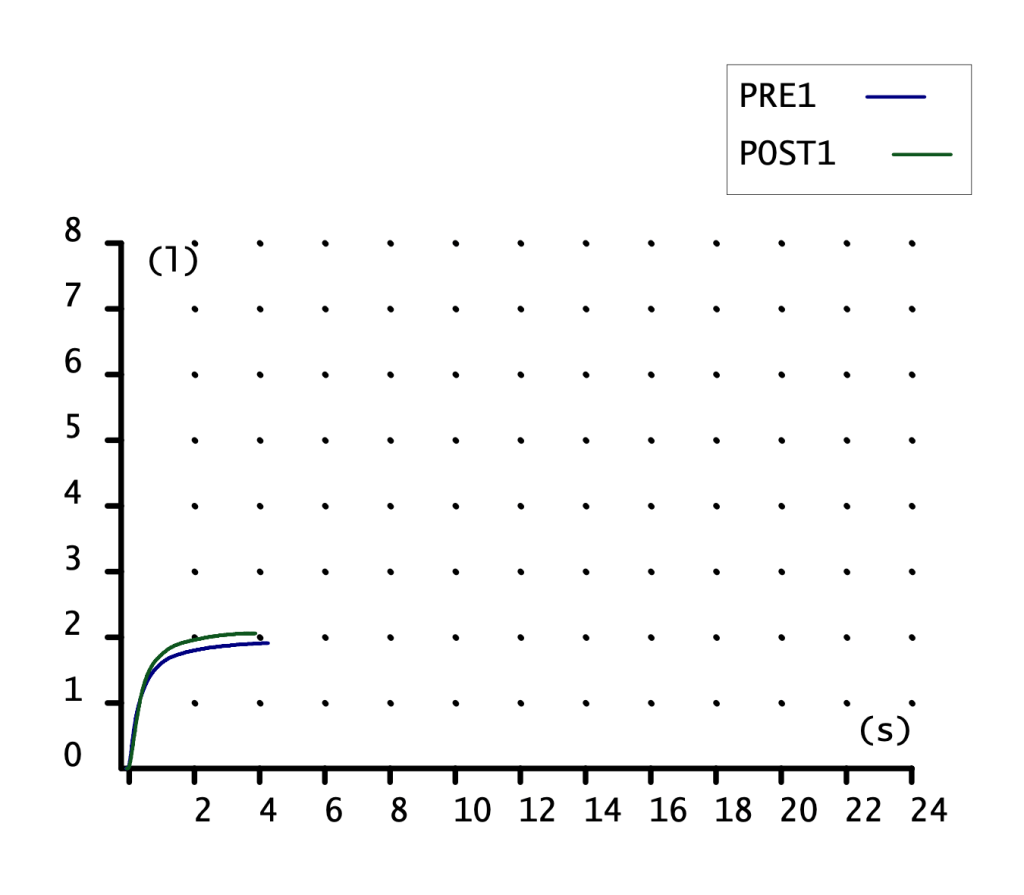
FVC. CAPACIDAD VITAL FORZADA. (3) 64%. Por debajo del 80% de la referencia luego marca sospecha de restricción.
FEV1. VOLUMEN ESPIRATORIO PRIMER SEGUNDO. (4) 70% en la PRE. Levemente disminuido.
PRUEBA BRONCODILATADORA. (5) (6) Un 8% no es suficiente, y en volumen tampoco se alcanzan los 200 mL de diferencia (solo son 140mL). Es una prueba broncodilatadora negativa.
DIAGNOSTICO
La disnea no es solo de origen pulmonar. Su espirometria marca una sospecha de restricción sin obstrucción. Es cierto que la técnica es mejorable, sobre todo la de la prueba POST. Por un lado habrá que valorar esa posible restricción e investigar otras causas de disnea.
AUTORES
Raul Piedra Castro. Medico de Familia. Centro de Salud Azuqueca de Henares, consultorio medico de Alovera. Profesor del Departamento de Especialidades Medicas de la UAH

 13 junio, 2024
13 junio, 2024 











Comentarios recientes