CASO CLÍNICO
Hablamos de un paciente varón de 70 años. No viene habitualmente por la consulta. Las recetas de la hipertensión las recogía su mujer. Cuando ha decidido venir se ha ido bien servido.
Una analítica ha confirmado el diagnóstico de diabetes. Su control de la hipertensión arterial es deficiente así que ha habido que aumentar su medicación añadiendo un segundo fármaco.
Además le hemos interrogado por el tabaco. Fumador activo con un IPA de 40 paquetes año. Tiene antecedente de un intento sin ayuda farmacológica con un año de abstinencia y un ensayo con vareniclina sin éxito hace dos años.
Tiene expectoración con tos matutina, síntomas que el paciente atribuye al tabaco. No clara disnea aunque reconoce haber disminuido su actividad física en los últimos años. Era cazador y ahora apenas sale para evitar las caminatas largas por el campo.
Con la sospecha clínica de EPOC hacemos una espirometría.
GRÁFICA FLUJO-VOLUMEN

La maniobra fue realizada de forma muy enérgica. A muestra un claro pico. B representa el descenso claramente concavo que hace sospechar obsrtrucción. C marca un descenso de la capacidad vital forzada respecto a la referencia poblacional con la que le comparamos (cuadradito en eje de abscisas).
Todo apunta a una obstrucción bronquial. Además las dos gráficas, PRE y POST son literalmente idénticas. No parece haber mejoría con el salbutamol.
GRÁFICA VOLUMEN-TIEMPO
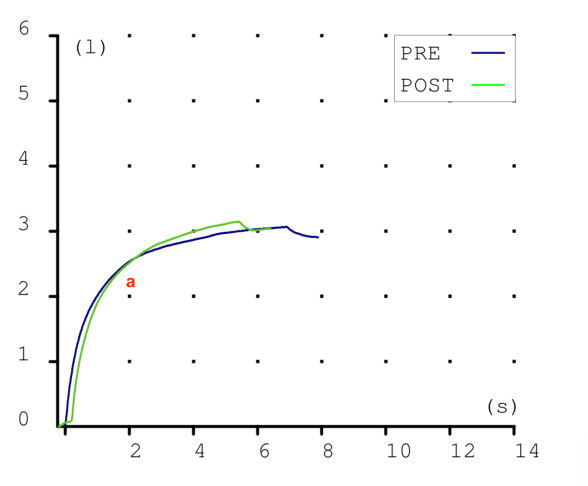
Esta gráfica también apunta a obsrtrucción. El ascenso es lento y progresivo, como un trazado curvo a mano alzada de bolígrafo. (a)
La curva volumen-tiempo normal asciende rápidamente y hace meseta (la capacidad vital forzada). Casi, sin serlo como un ángulo recto.
También vemos que las dos gráficas son prácticamente idénticas.
TABLA DE DATOS

Veamos si los datos confirman nuestra sospecha de obstrucción no reversible.
FET100%. (1) Tiempo correcto. Aunque la maniobra POST no llega a los 6 segundos no lo hace por poco. No inhabilita la espirometría.
Índice FEV1/FVC. (2) La obstrucción que sospechabamos con las gráficas se confirma. El paciente expulsa en el primer segundo el 66% del total del volumen espirado. Si este valor es inferior al 70% permite hablar de obstrucción. Además esta obstrucción es persistente. En la maniobra POST sigue presente. Una obstrucción persistente en un paciente fumador sugiere claramente EPOC pero continuemos.
Un error frecuente es intentar graduar la obstrucción con este parámetro. El índice es un todo o nada. 70% o más normal; menos de 70% obstrucción. Para graduar esta obstrucción debemos mirar el FEV1 en porcentaje de la referencia.
FVC. Capacidad vital forzada. (3) El paciente también tiene algún grado de restricción. Su FVC es inferior en ambas maniobras al 80% de la referencia poblacional.
FEV1. (4) 60% en ambas. Inferior al 80 que marca la normalidad.
Vamos a intentar graduar la obstrucción. Nosotros usamos una clasificación sencilla, la de gravedad funcional de la guía GOLD. 80% o más leve; de 50 a 80% moderada; de 30 a 50% grave; menos de 30% muy grave. Estamos ante una obstrucción moderada.
Prueba broncodilatadora. (5) El FEV1 de la maniobra PRE y de la POST son iguales prácticamente y sólo se modifica un 2%. Es negativa.
No hemos puesto aviso pero queremos por último llamar la atención sobre la edad pulmonar. El paciente tiene una edad cronológica de 70 años y una edad pulmonar de 90. Es un argumento que podemos utilizar para incentivar el abandono del tabaco en los fumadores.
DIAGNÓSTICO
La espirometria es una obstrucción persistente moderada con restricción leve. Y una prueba broncodilatadora negativa. Diagnostico EPOC. A partir de aquí que debemos hacer.
Debemos hacer la batería de pruebas diagnósticas de evaluación inicial del paciente EPOC, a saber:
Radiografía de tórax. Se requiere para valorar la estructura torácica y la posible presencia de otras lesiones en el parémquima pulmonar.
Hemograma y bioquímica básica. Requerido para descartar comorbilidades metabólicas y evaluar el nivel de eosinófilos (implicados en la valoración de un posible fenotipo mixto asma-epoc aunque no parece el caso)
Determinación de alfa-1 Antitripsina en sangre. Es imprescindible, al menos una vez, para descartar un déficit que tiene origen genético y que predispone al paciente, en el caso de tenerlo a un enfisema.
Electrocardiograma. Para descartar comorbilidad cardiaca que es muy frecuente en EPOC.
Y lo que nunca hay que olvidar en el paciente EPOC es insistir en el abandono del consumo de tabaco. Aunque el consejo estructurado tiene una eficacia alrededor del 5% en nuestro caso resultó eficaz. Es cierto que el paciente sufrió un susto monumental. Salió de la consulta con dos enfermedades crónicas que no sospechaba, diabetes y EPOC.
Hicimos una estrategia de descenso de consumo planificado. No quisimos abordar farmacológicamente el tabaquismo en esa visita porque nos parecía demasiado. También iniciamos un tratamiento inhalado con un LAMA. En las citas sucesivas comprobamos que el paciente seguía el plan previsto y reducía su consumo incluso más rápido de lo programado.
Al mes y medio del diagnóstico el paciente declaró que llevaba una semana sin fumar. En el momento de escribir esta entrada lleva 3 meses abstinente.
Respecto al tratamiento actualmente lleva una combinación fija LABA-LAMA con buena evolución.

 4 noviembre, 2019
4 noviembre, 2019 
No hay comentarios todavía... ¡Sé el primero en dejar uno!