CASO CLÍNICO
Es una paciente de 83 años. Sabemos que sufre asma desde hace largo tiempo. Recoge regularmente su inhalador con budesonida/formoterol a dosis 160/4,5 en sistema turbuhaler. Sin evaluación funcional nuestra ni por Neumología desde hace más de 8 años.
Acude a nuestra consulta de Atención Primaria refiriendo disnea de larga evolución. «Nadie me hace caso, me ahogo» nos declara.
Como primer paso realizamos un interrogatorio con una exploración cardiopulmonar completa. Tiene una fibrilación auricular conocida con frecuencia ventricular controlada. La auscultación pulmonar muestra una leve disminución del murmullo vesicular generalizado sin escucha de sibilantes.
Repasamos pruebas complementarias y tenemos electrocardiograma con la referida fibrilación auricular sin otras alteraciones. Radiografía de tórax por proceso catarral de hace 6 meses sin alteraciones significativas.
En el proceso de evaluación de la disnea en un paciente asmático nunca debemos dejar de interrogar por el tabaco (nunca ha fumado) y por la técnica inhalatoria. Para esto disponemos de un juego de placebos en la consulta para evaluar la técnica de nuestros pacientes. Repasamos el turbuhaler y comprobamos «in situ» que la paciente comete varios errores críticos en la inhalación. No expulsa el aire inicialmente, hace una inhalación poco enérgica y no hace la disnea de al menos 5 segundos tras la administración del fármaco. En fin, sólo hace bien la carga de la dosis en el dispositivo. Esto sólo puede ser una causa de descompensación asmática.
No obstante le realizamos una espirometría porque no teníamos ninguna salvo la del diagnóstico hacía ya muchos años.
GRÁFICA FLUJO-VOLUMEN
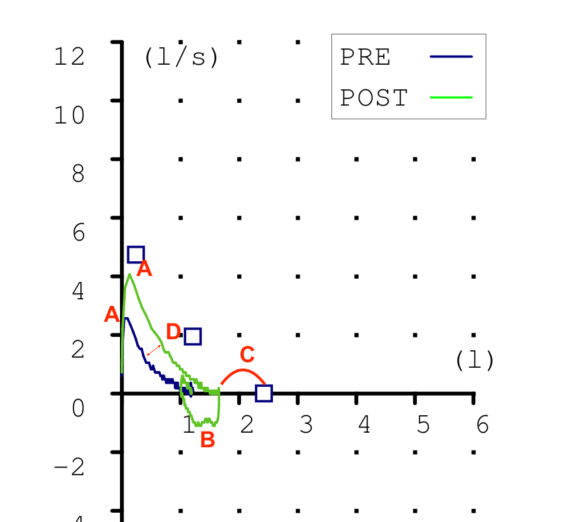
Es una gráfica pequeña, con un claro pico marcado con A, un descenso con aparente concavidad que corrige en la maniobra POST (D). Además vemos que al final de la maniobra POST se ve que la paciente coge aire (B) pero no afecta al resultado al suceder al terminar. C muestra un déficit de volumen que sugiere restricción.
Se aprecia claramente una mejoría notable tras la administración de salbutamol. ¿Obstrucción con PBD positiva? Sigamos, no aventuremos.
GRÁFICA VOLUMEN-TIEMPO
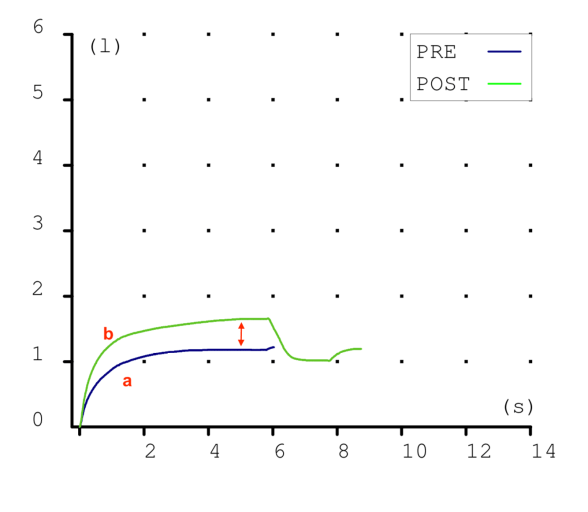
El ascenso de la maniobra a es claramente obstructivo, es muy lento. Este efecto se corrige en la maniobra POST bastante aunque no se hace totalmente normal. (b)
TABLA DE DATOS

Vamos por pasos y en orden como siempre.
FET100%. (1) Algo cortas, casi 5 segundos en la PRE y casi 6 en la POST. Si el esfuerzo ha sido máximo, como nos consta al haber presenciado las maniobras podemos continuar. Aunque lo ideal es que superen los 6 segundos.
Índice FEV1/FVC. (2) Mayor del 70% ambas maniobras, aparentemente normal. Sigamos.
FVC. Capacidad vital forzada. (3) Hay restricción. 52% en la PRE y 73% en la POST. Parece que el salbutamol ha movilizado volumen que no salía en la maniobra de espiración forzada.
FEV1. (4) Marca presencia de obstrucción. Es del 58% en la PRE y se normaliza (pasa del 80% de la referencia) en la POST.
Prueba broncodilatadora. (5) Es claramente positiva. Mejora un gran 37% y pasa de 0,89 litros el FEV1 a 1,29. Sube 300 mL. Cumple los dos criterios, más del 12% y más de 200 mL.
DIAGNÓSTICO
Es una paciente con diagnóstico de asma de muy larga evolución. Con frecuencia estos pacientes, incluso en ausencia del tabaco terminan por hacer obstrucción persistente.
En nuestro caso la paciente tenía disnea por un déficit de tratamiento. Esto estaba motivado por un uso incorrecto de su inhalador. Nuestra actuación consistió en cambiar de dispositivo de inhalación. Como la paciente tenía poca fuerza inspiratoria decidimos cambiar a un inhalador activado por la inspiración, que precisa muy poca fuerza para ser disparado, el K-Haler.
Hemos de decir que la paciente mejoró notablemente con el cambio de tratamiento aunque usamos fármacos a dosis equipotentes. Es una prueba de que el inhalador y la técnica inhalatoria es clave para el buen control de nuestros pacientes asmáticos.
AUTORES
Elena Saez Gil
Beatriz Yuste Martinez
Raul Piedra Castro
Centro de Salud de Azuqueca de Henares, Guadalajara.

 4 noviembre, 2019
4 noviembre, 2019 
No hay comentarios todavía... ¡Sé el primero en dejar uno!