CASO CLÍNICO
Melina es una paciente de 19 años de nuestra consulta. La hemos citado para hacer una espirometría por un cuadro de tos relacionado con la realización de ejercicio de forma no constante y, a veces, asociado a estados de ansiedad.
GRÁFICA FLUJO-VOLUMEN
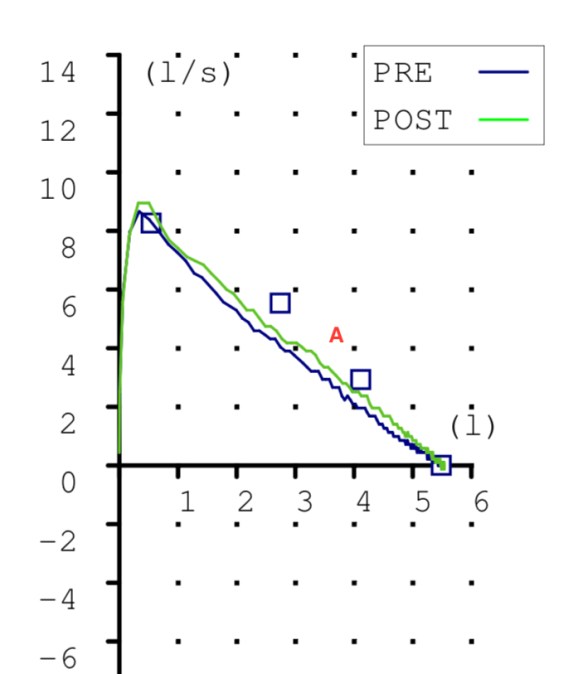
Comenzamos por la curva flujo-volumen. Llama la atención (A) el descenso muy recto y algo quebrado. Al no existir grandes variaciones ni tos que interrumpen el trazado bruscamente hemos podido usar. De hecho mostramos la mejor maniobra tras muchos intentos con lo que la paciente se encontraba algo cansada.
GRÁFICA VOLUMEN-TIEMPO

Poco que decir. a muestra un ascenso rápido para alcanzar meseta como en una maniobra normal. b señala la duración de la maniobra Post-broncodilatadora que es algo corta como veremos después en la tabla de datos. Ambas maniobras parecen normales y sin diferencia entre ellas.
Las gráficas apuntan a una espirometría normal.
TABLA DE DATOS

Seguir un orden preestablecido ayuda a no olvidar ningún paso y hacer un diagnóstico rápido y eficaz.
FET100%. (1 y 2) Como veíamos en las gráfica Volumen-tiempo son maniobras cortas. La basal (1) está muy cerca de los 6 segundos objetivos pero la post (2) es corta. Veremos si tiene importancia en este caso.
Índice FEV1/FVC. (3) Ambas maniobras superan el 70% luego son normales. No hay obstrucción.
FVC. Capacidad vital forzada. (4) Ambas maniobras superan ampliamente el 80% luego también son normales, no hay restricción.
No hay obstrucción ni restricción, pero para completar la lectura vamos a terminar la sistemática que nos gusta.
FEV1. (5) 94 y 99% respectivamente. Son ambas cifras normales.
Prueba broncodilatadora. Hay algo que nos llamó la atención. (6) Si miramos las cifras absolutas obtenidas por la paciente hay una diferencia importante. Lo hemos señalado en la cuenta que resaltamos. La paciente ha mejorado 210 mL con el broncodilatador. Cumple, por tanto, uno de los criterios para considerar una prueba broncodilatadora positiva. Sin embargo la llamada 7 aclara las cosas. Mejora sólo un 5%. Falta el segundo criterio. Debería superar el 12%.
La prueba broncodilatadora es negativa. Melina es una paciente muy alta (mide 1,83). Esto hace que los volúmenes teóricos para ella sean muy grandes para una mujer joven. En la llamada 8 se ve que la referencia es de más de 5 litros. Con volúmenes teóricos tan altos es relativamente fácil conseguir diferencias de más de 200 mL en el FEV1 entre la maniobra basal y la post-broncodilatador. Sin embargo, si exigimos, como dice la normativa que también mejore un 12% las cosas ya no son tan fáciles. Siempre debe cumplir los dos criterios. Con uno sólo, debe considerarse negativa.
DIAGNÓSTICO
La espirometría es normal. Si seguimos pensando que la paciente pueda tener asma deberíamos repetir la prueba o hacer un test de provocación inespecífico al alcance de Atención Primaria como el test de carrera libre. Nuestro nivel de sospecha es bajo así que, de momento, pensamos en ansiedad. No obstante seguiremos a la paciente.
AUTORES
Dra. Beatriz Yuste Martínez. Residente Medicina de Familia.
Dra. Ana Garcia Garcia. Residente Medicina de Familia.
Dr. Raúl Piedra Castro. Medico de Familia.
Centro de Salud de Azuqueca de Henares

 9 abril, 2018
9 abril, 2018 
Excdlente muy practico mil gracias
Muchas gracias, nos alegra saber que nuestros contenidos resultan prácticos. Saludos.
Muy practico su curso, recomiendo a todos
Muchas gracias. Trabajamos para enseñar y hacer más asequible la espirometría.
Buenas, Como médico de familia y ante la saturación y falta de tiempo del personal en nuestro centro de salud, nos planteamos la necesidad de realizar PDB en «todas» las espirometrias como hasta ahora.
REvisando la evidencia no acabo de ver claras las ventajas de esta en espirometrias de control en EPOC estable. Si en inicio diagnostico, asma, EPOC-asma, etc
La diferenc
Es muy buena pregunta. No existe un consenso que responda a tu pregunta. Por eso te doy mi opinión. Creo que hacer las dos maniobras son imprescindibles en el diagnostico de asma y EPOC. En el caso del asma creo que es conveniente hacer también las dos en todas las revisiones funcionales. El grado de broncodilatación me es importante para evaluar el estado del asmático. Para la EPOC creo que sería prescindible la prueba broncodilatadora en la EPOC estable con un diagnóstico bien fundamentado. Sin embargo, en la EPOC con sospecha de fenotipo mixto asma-EPOC.
Ten en cuenta que la función pulmonar en EPOC tiene cada vez menos importancia en la evaluación. Es mucho más importante cada vez en las guías el número de exacerbaciones y el nivel de clínica que presenta el paciente.
Si puede servirte. Es mi opinión y lo que hacemos en la consulta.
Un saludo y muchas gracias por seguirnos.
Gracias. Estamos ahora en vias de resolverlo a favor de limitar la PBD unicamente a ASMA y fenotipo mixto (tal como comentas)
En cuanto nuestra neumologa de referencia nos apoye (parece haber nuevas evidencias al respecto)