Caso clínico
Se trata de una niña de 11 años derivada desde Pediatría. Ha usado broncodilatadores por bronquitis con hiperreactividad bronquial en varias ocasiones y me fue derivada para hacer la espirometría.
Durante unos días previos a la prueba se le entregó un peak-flow infantil y se le instruyó para que entrenara el inicio de la maniobra. Es lo más difícil de conseguir en Pediatria y puede ser una buena estrategia para conseguir mejores resultados.
Veréis que es posible realizar espirometrías de buena calidad en pacientes de Pediatría. Es cierto que con ya una edad.
Gráfica flujo-volumen
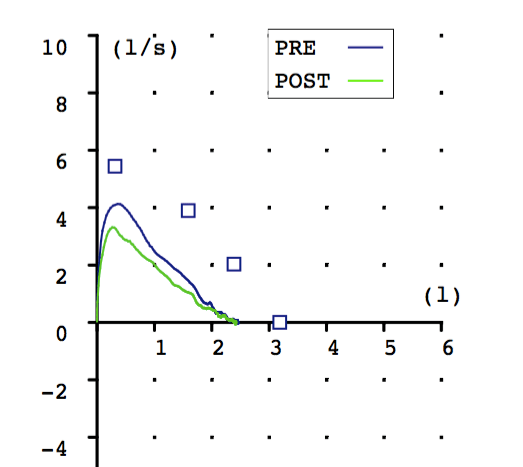
No hay llamadas explicativas. Pero podemos apreciar una gráfica con inicio rápido. Un pico más o menos claro y un descenso sin artefactos con un final algo lejano de la referencia de CVF pero bastante normal.
Hay que apreciar la diferencia entre las maniobras, siendo la post-broncodilatadora inferior en área que la basal.
Sugiere una técnica no muy reproducible ya que las dos maniobras son muy diferentes. Diferentes no sólo en tamaño sino también en forma. De hecho si vierais el resto de las maniobras, que fueron 6 ó 7, eran todas muy distintas. No sugiere, de todas formas, patología obstructiva.
Gráfica volumen-tiempo
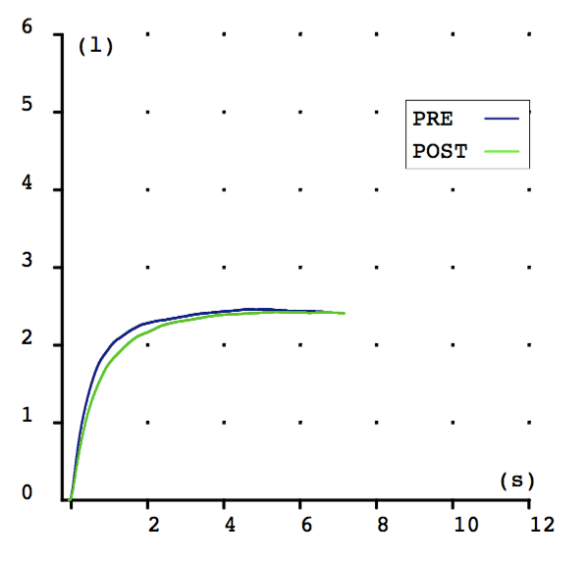
Inicio y ascenso rápido con meseta normal. No sugiere patología.
Datos

Analicemos los datos para ver que podemos averiguar.
FET100%. (1). Son duraciones bastante conseguidas para una niña de 11 años. En Pediatría suelen ser más cortas, alrededor de 3 segundos.
Índice FEV1/FVC. (2). 80.94%. El índice FEV1/FVC normal en Pediatría es mayor que en el adulto para ser considerado normal. Para diagnosticar obstrucción en Pediatría, por norma general, se requiere que sea inferior al 80% por el 70% del adulto.
FVC. Capacidad vital forzada. (3). 80%. La normalidad aquí en Pediatría es igual que en el adulto.
FEV1. (4). 75%. Algo menor de la normalidad. Igual que el adulto es normal si es superior al 80%.
Prueba broncodilatadora.(5) muestra que no hay diferencia entre las maniobras, e incluso es inferior en la post-broncodilatadora.
Diagnóstico
La técnica no es la mejor, y deberemos hacer la espirometría en otra ocasión para valorar la posibilidad de patología en esta paciente.

 2 diciembre, 2015
2 diciembre, 2015 
No hay comentarios todavía... ¡Sé el primero en dejar uno!